จากประเด็นอันเป็นปรากฎการณ์ที่อาจเป็นเป็นปัญหาและอุปสรรคหรือจะแปรเปลี่ยนมาสู่โอกาสของการเรียนรู้ก็ได้
"จิตแพทย์ย้าย อายุรแพทย์และแพทย์อายุรกรรมระบบประสาท ออกตรวจแทน *** จิตแพทย์จาก ร.พ.พระศรีมหาโพธิ์ออกตรวจเดือนละหนึ่งครั้ง
ผู้ป่วยขาดนัด เก็บข้อมูลพบว่า ยาเหลือและยาหมดก่อนสะท้อนการทานยาไม่ถูกต้อง
ความแออัด ระยะเวลารอคอยนาน ผู้ป่วยขาดการได้รับการทำกลุ่มจิตบำบัด
การเข้าถึงระบบบริการ"
จุดที่เป็นคอขวดของสายธารบริการคือ "ช่วงเวลารอตรวจ"
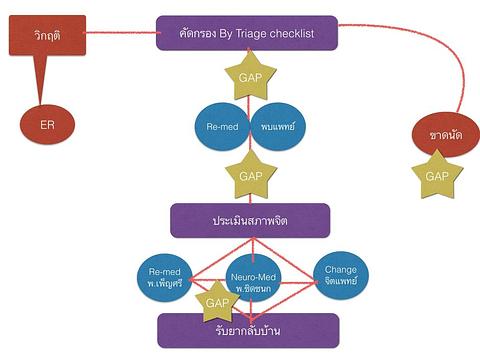
การคัดกรองและจัดกลุ่มรับบริการเป็นเครื่องมือสำคัญ แยกผู้ป่วยออกเป็น 4 กลุ่ม
- กลุ่มแรก วิกฤติฉุกเฉินส่งตรงไปที่แผนกฉุกเฉินหรือ ER เพื่อปรึกษาร่วมกับจิตแพทย์จาก รพ.พระศรีมหาโพธิ์ในการให้การรักษาที่เหมาะสมและเร่งด่วน
- กลุ่มที่สอง อาการเปลี่ยนแปลงแต่ไม่รุนแรง ส่งพบแพทย์
- กลุ่มที่สามอาการคงเดิม Re-Med
- กลุ่มที่สี่อาการเปลี่ยนแปลงแต่สงบรอส่งพบจิตแพทย์จาก รพ.พระศรีมหาโพธิ์ซึ่งจะมาออกตรวจเดือนละหนึ่งครั้ง
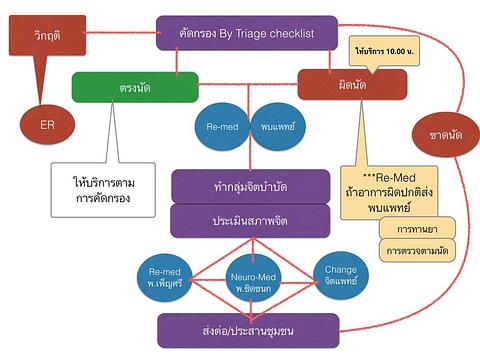
จุดรับบัตรนัด
- ผู้ป่วยผิดนัด => ให้รอยื่นบัตรทีหลัง ให้ผู้ป่วยมาตรงนัดยื่นบัตรก่อน
- ผู้ป่วยผิดนัด ให้ส่ง Re-Med ก่อน
*** การผิดนัดสะท้อนถึงผู้ป่วยทานยาไม่ถูกต้อง เช่น มาก่อนนัดเพราะยาหมด มาหลังนัดเพราะยาเหลือ
-ช่วยคัดกรองผู้ป่วยติ๊กในแบบคัดกรองสีขาว (ใบยาว)
- กรณีผู้ป่วยโทรมาเลื่อนนัดให้ลงในทะเบียนเพื่อค้นบัตรไว้รอ
การปรับเปลี่ยนส่งผลให้สามารถที่จะปรับกระบวนการทำงานอย่างอื่นเพิ่มเข้าอีก อาทิเช่น การทำกลุ่มจิตบำบัด การประเมินสภาพจิตและภาวะซึมเศร้าได้ละเอียดขึ้นโดยที่สายธารบริการไม่สะดุด
ระยะเวลารอคอยสั้นลงและความแออัดระหว่างรอตรวจลดลง
การเข้าถึงระบบบริการมากขึ้น ได้พบแพทย์และรับการตรวจตามความเหมาะสม
ผู้ป่วยที่ขาดนัดหรือมาผิดนัดน้อยลง
ถ้าก่อนการพัฒนาเราไม่มีการคัดกรองที่ละเอียดเพียงจัดคิวและจัดกลุ่มแบบหยาบๆ ทำให้อุปสรรรคเล็กๆ ที่ส่งผลต่อการสะดุดและไม่มีความสุขไม่ได้รับการแก้ไข เกิดความเสี่ยงระหว่างรอคอย...