Review CCM : วิวัฒนาการของ Chronic care model
1. กระบวนทัศน์ใหม่ : โรคเรื้อรัง( Chronic
diseases) สู่ ภาวะเรื้อรัง ( Chronic conditions)
เดิม WHO ที่ใช้คำว่า Chronic disease
ในความหมายเดียวกับ Non-communicable disease ดังนั้นโรคติดต่อ ที่มี
Chronic in nature เช่น HIV/AIDS, TB
ไม่ได้รวมในความหมายนี้
แต่ MacCall chronic care model
[1] ใช้คำว่า “ Chronic condition - Any condition
that requires ongoing adjustments by the affected person and
interactions with the health care system”
และล่าสุด WHO innovation of health care[2]
ก็ได้สรุปความหมายของ Chronic condtion หมายรวมถึง
- Noncommunicable conditions (Traditional meaning
of Chronic disease eg. heart disease, diabetes, cancer, and
asthma)
- Persistent communicable conditions ( eg.
HIV, Hepatitis C)
- long-term mental disorders ( eg.
Depression)
- ongoing physical/structural
impairments
กระบวนทัศน์ใหม่การจัดการภาวะเรื้อรัง
ไม่ได้มองแยกเป็นโรคๆ หรือ แยกเป็นโรคติดต่อ
หรือไม่ติดต่อ ไม่ได้อยู่บนพื้นฐานของพยาธิกำเนิด ( Etiology)
แต่อยู่บนความต้องการทางทรัพยากรในการจัดการ (Demands)
ซึ่งผู้ป่วยภาวะเรื้อรัง ไม่ว่าจะเป็นโรคใด
ต่างมีลักษณะร่วมกันคือ
1.ต้องการมากกว่า การรักษาทางการแพทย์( Biomedical intervention)
อย่างใดอย่างหนึ่ง ที่ใดที่หนึ่ง หรือระยะเวลาใดเวลาหนึ่ง
แต่ต้องการแผนการรักษาระยะยาว (Planned care)
และมีระบบประสานระหว่างทีมสหสาขาวิชาชีพ
ระหว่างหน่วยบริการสุขภาพต่างพื้นที่
2. เป้าหมายการรักษา มากไปกว่า Morbidity/Mortality rate
หากแต่ให้ความสำคัญกับ
คุณภาพชีวิตของทั้งผู้ป่วยและสมาชิกครอบครัว
3. บทบาทของผู้ป่วย มิใช่เพียงผู้รับการรักษา
แต่เป็นส่วนหนึ่งของทีมรักษา จึงต้องการทักษะการดูแลตนเองที่บ้าน (
Self care skills ) และการสนับสนุนจากครอบครัวและชุมชน
2.วิธีทำงานใหม่ : แนวปฏิบัติเฉพาะบุคคล
สู่แนวปฏิบัติขององค์กร
ในยุคสมัยที่โรคติดเชื้อฉับพลัน
ยังเป็นปัญหาสำคัญ รูปแบบการรักษาที่เหมาะสมคือ เน้นความ
สามารถเฉพาะตัวของแพทย์
ด้วยธรรมชาติของโรคที่ดำเนินรวดเร็วแต่หายขาดได้
แพทย์จึงต้องรู้จำเพาะโรคอย่างละเอียดลึกซึ้ง
เพื่อรับบทบาทจัดการโรคนั้นอย่างเบ็ดเสร็จ
โดยไม่ต้องอาศัยการปฏิบัติตัวของผู้ป่วยมากนัก
แต่รูปแบบนี้เมื่อนำมาใช้กับโรคเรื้อรังก็เกิดปัญหาผู้ให้บริการรับภาระหนักขึ้น
เนื่องจากต้องการสูงขึ้นทั้งคุณภาพและปริมาณ กล่าวคือ
แพทย์ต้องมีทักษะการสร้างความสัมพันธ์กับผู้ป่วย,
การให้คำปรึกษาเพื่อสร้างเสริมสุขภาพ
ดังที่ปรากฏชัดเจนในหลักการหลักสูตรแพทย์เวชศาสตร์ครอบครัว
แต่การปฏิบัติในชีวิตจริงก็ยังทำได้ยากเนื่องจาก ผู้ป่วยที่ปริมาณมาก
สะสมยาวนาน จึงจำเป็นต้องทำงานเป็นทีม
และปรับสภาพแวดล้อมการทำงานให้เอื้อต่อความเป็นทีม
Chronic care model (CCM)
ซึ่งพัฒนาโดยกลุ่มนักวิจัย MacCall institute of health care (
หรือที่ต่อมาเรียกว่ากลุ่ม Improving Chronic Illness
care-ICIC) เป็นตัวอย่างของการขยาย แนวปฏิบัติระดับบุคคล
สู่เรื่องสภาพแวดล้อมของเวชปฏิบัติหรือในระดับองค์กร
องค์ประกอบใน Chronic care model
[3] เกิดจากการทบทวนงานวิจัยสุขภาพ ซึ่งได้สรุปใน Cochrane
diabetes review องค์ประกอบของหน่วยบริการสุขภาพ
ที่นำไปสู่ผลลัพธ์การดูแลโรคเบาหวานที่ดีขึ้น คือ Making better use
of registry-based information systems, Increasing
providers' expertise and skill ( Decision support), Educating and
supporting patients (Self management support) , Making care
delivery more team-based and planned (Delivery system design และ
Health care organization)
ร่วมกับความเห็นของผู้เชี่ยวชาญซึ่งได้เพิ่มองค์ประกอบ Community
resource เข้าไป จากกระบวนทัศน์โรคเรื้อรังต่างๆ ล้วนมี
ความต้องการของภาวะเรื้อรัง ดังที่กล่าวมาแล้ว
แม้หลักฐานส่วนใหญ่ของ CCM จะมาจากการกลุ่มผู้ป่วยโรคเบาหวาน
แต่ก็อยู่บนสมมติฐานว่าสามารถนำไปใช้ในโรคเรื้อรังอื่นๆ
ได้ผลเช่นกัน

ในระยะเวลา 10 ปีนับแต่การตีพิมพ์เผยแพร่ของ
Chronic care model มีการทดสอบสมมติฐานดังกล่าว จาก
Meta-analysis หนึ่ง[4]
พบว่า องค์ประกอบของ CCM สามารถให้ผลลัพธ์ทางคลินิก, เพิ่ม
ประสิทธิผลการทำงาน อย่างน้อยใน 4 โรค คือ เบาหวาน, ซึมเศร้า,หอบหืด
และหัวใจล้มเหลว โดยการมีองค์ประกอบใด CCM อันใดอันหนึ่งก็มีผลบวก
และยิ่งมีหลายองค์ประกอบก็ยิ่งมีผลบวกมากขึ้น
อย่างไรก็ตามไม่สามารถสรุปได้ว่า CCM
ช่วยเพิ่มคุณภาพชีวิตของผู้ป่วยได้หรือไม่
และองค์ประกอบใดสำคัญยิ่งกว่าองค์ประกอบใด
จากการทบทวนวรรณกรรมของคณะผู้ทำงาน CCM
[5] สรุปว่า
หลักฐานที่ตีพิมพ์เป็นภาษาอังกฤษในขณะนี้บ่งชี้ว่าการพัฒนาองค์กรตามกรอบแนวคิด
Chronic care model เพิ่มคุณภาพการดูแลผู้ป่วยเรื้อรัง
อย่างไรก็ตามข้อสังเกตคือ หลักฐานที่ตีพิมพ์เกือบทั้งหมด
มาจากสถานบริการในอเมริกา แคนาดา ออสเตรเลีย
ที่มีทรัพยากรค่อนข้างพร้อม
ทีมดูแลที่กระตือรือร้นในการสร้างความเป็นเลิศในการดูแลโรคเรื้อรังโรคใดโรคหนึ่ง
ดังนั้นจึงไม่อาจสรุปถึงผลลัพธ์หากนำไปใช้ในสถานบริการที่มีบริบทต่างไป
3. Collaborative learning – key success of chronic care model : Breakthrough series , ACCC และ ICCC
ปัจจัยสำคัญที่ทำให้ Chronic Care Model ได้รับการเผยแพร่อย่างกว้างขวาง คือการใช้หลัก “เรียนรู้ร่วมกัน” ( Collaborative learning ) โดยการประสานงานกับนักวิชาการในระดับต่างๆ ตั้งแต่ระดับกลุ่มนักวิจัย , หน่วยงานที่เกี่ยวข้องกับการฝึกอบรมแพทย์ ไปจนถึงองค์การอนามัยโลก
3.1 Breakthrough series : ความร่วมมือระหว่างกลุ่มนักวิจัย
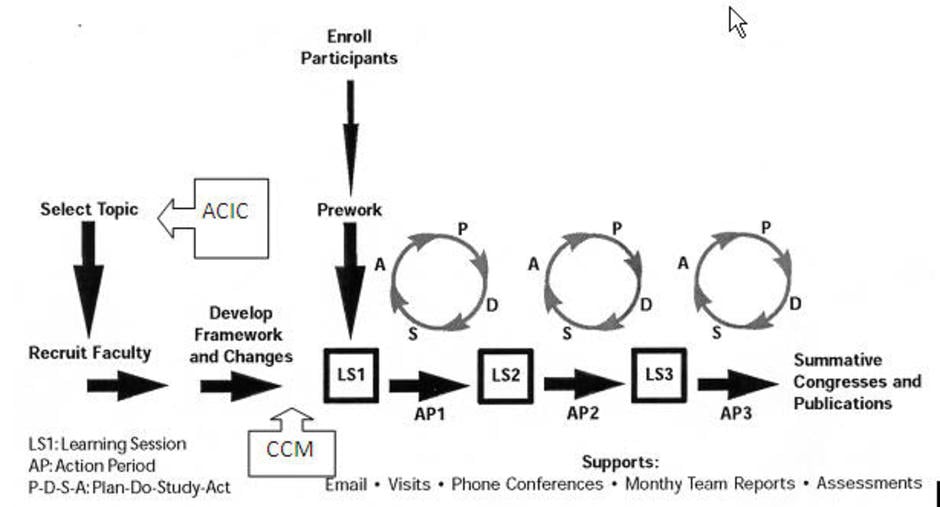
Breakthrough Series (BTS) [6] [7] เป็น Methodology การเรียนรู้จากการปรับปรุงงานบริการของหน่วยบริการทางการแพทย์ ที่พัฒนาโดยกลุ่มนักวิจัยอิสระแห่ง Harvard university ชื่อ Institute for Healthcare Improvement (IHI) ในปี 1995 โดยให้การสนับสนุนวิชาการแก่โรงพยาบาล หรือ คลินิก ในการทำโครงการระยะสั้น (6-15 เดือน) ที่มีเป้าหมายสร้างและทดลองใช้รูปแบบ ( framework) ที่ช่วยพัฒนาการคุณภาพดูแลโรคใดโรคหนึ่ง ผ่านกระบวนการ PDSA (Plan Do Study Act) ประกอบด้วย ช่วงการลงมือปฎิบัติ (Action period) สนับกับช่วงการเรียนรู้ (Learning period) โดยมีการจัดให้แต่ละโรงพยาบาลหรือคลินิกที่เข้าร่วมโครงการ ได้นำประสบการณ์มาแลกเปลี่ยนเรียนรู้ และปรึกษากับนักวิชาการ
|
|
ในปี 1998 ICIC ได้ร่วมมือกับ IHI ในการนำ CCM เข้าไปเป็น framework ใน BTS ได้พัฒนาแบบสอบถาม Assessment of Chronic Illness Care (ACIC)[8] เป็นเครื่องมือให้กับหน่วยบริการสุขภาพนั้นประเมินตนเองว่าควรพัฒนาองค์ประกอบใดใน CCM มีการให้ทุนด้วยการสนับสนุนจาก Robert Wood Johnson foundation แก่โรงพยาบาลหรือคลินิก ที่เข้าร่วมโครงการ ผลจากโครงการนี้ได้สร้าง Evidence based เกี่ยวกับ CCM อย่างมากมาย
3.2 Academic Chronic Care
Collaborative (ACCC)[9]
: การร่วมมือกับโรงเรียนแพทย์
หลังจากได้ดำเนินงานร่วมกับ IHI แล้ว ทาง ICIC พบว่า
โรงพยาบาลที่เข้าร่วมโครงการยังมีโรงเรียนแพทย์ ( Teaching hospital)
เข้าร่วมน้อย โดยปัจจัยหนึ่ง เพราะอาจารย์แพทย์มีภาระการเรียนการสอน
การทำวิจัยจึงไม่สามารถทุ่มเทให้กับการพัฒนาคุณภาพงานบริการ
ICIC จึงได้ร่วมมือกับ Association of American Medical
Colleges (AAMC) ให้การนำ CCM
ไปใช้มีส่วนร่วมพัฒนาหลักสูตรอบรมแพทย์ประจำบ้านสาขาเวชศาสตร์ครอบครัว
และ สาขาอายุรแพทย์ ในเรื่องการดูแลโรคเรื้อรัง ผลจากโครงการนี้
ส่งผลให้คนในวงการวิชาการทั้งในและนอกอเมริการู้จัก Chronic care
model มากขึ้น
3.3 Expanded chronic care model : ความร่วมมือกับนักวิชาการต่างประเทศ
Chronic care model ( Wagner et al,1999) มีลักษณะเป็น Hospital based จึงไม่มีรายละเอียดในเรื่องการเชื่อมโยงกับชุมชนและประเด็น Prevetion/ Health promotion ในปี 2002 จึงมีกลุ่มนักวิชาการในประเทศแคนาดาปรับรูปแบบเป็น Expanded chronic care model (Barr et al,2002)[12]
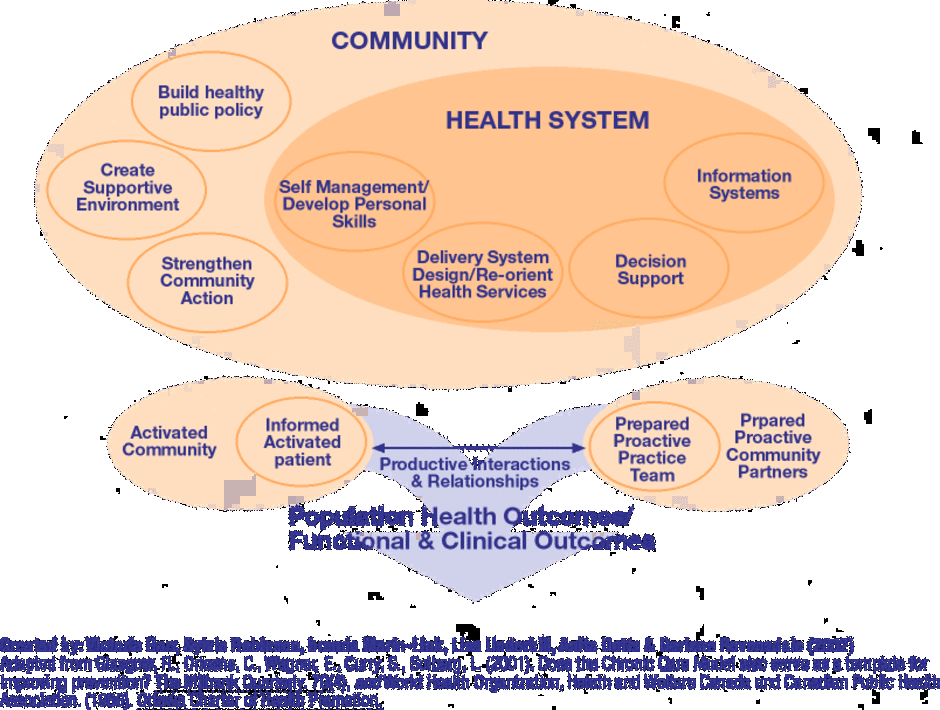
สิ่งที่แตกต่างจาก Chronic care model ( Wagner,1999) คือมีรายละเอียดความคาบเกี่ยวระหว่างองค์ประกอบระดับ Health care organization คือ Self-management support, Delivery system design, Decision support, Information system กับ community เพิ่มองค์ประกอบในส่วนของชุมชน ได้แก่ Public policy เช่นการวางมาตรการภาษีควบคุมสินค้าทำลายสุขภาพ และส่งเสริมอาหารที่มีประโยชน์ , Supportive environment เช่นการปรับภูมิทัศน์ให้เอื้อต่อการดำเนินชีวิตของผู้ป่วยเรื้อรัง ทุพพลภาพ และ Strengthen community action คือการให้คนชุมชนเข้ามามีส่วนร่วม และกำหนดทิศทางพัฒนาตามความต้องการของตนเอง
3.4 Innovative Care for Chronic Condition : ความร่วมมือกับนักวิชาการองค์การอนามัยโลก
ข้อสงสัยเกี่ยวกับคุณสมบัติ generalizibility เช่นการนำ CCM ไปใช้ในบริบทที่ทรัพยากรจำกัด ทำให้คณะทำงานขององค์การอนามัยโลกด้านดูแลโรคเรื้อรัง นำแนวคิด Wagner’s Chronic Care Model มาวิเคราะห์ร่วมกับตัวอย่างการพัฒนาโรคเรื้อรังในประเทศทั้งพัฒนาแล้ว และกำลังพัฒนา และสร้างเป็น Innovative Care for Chronic Condition: ICCC [13]
สิ่งที่พัฒนาจาก Wagner’s chronic care model มีดังนี้
1. เพิ่มองค์ประกอบของ Positive policy environment
ซึ่งส่งอิทธิพลถึง ระดับ Health care organization และ
Community
2. เพิ่มรายละเอียดข้อเสนอแนะ ในเชิงนโยบายเพื่อให้ไปถึงเป้าหมาย
เป็นข้อเสนอแนะถึง Policy maker
ซึ่งได้จากตัวอย่างโครงการดูแลผู้ป่วยเรื้อรังที่ประสบความสำเร็จในประเทศต่างๆ
ซึ่งตีพิมพ์ใน Global ICCC reports[14]
และมีแบบสอบถามเพื่อประเมินตนเองตามแนวทาง ICCC
[15]ด้วย
3. แสดงปฎิสัมพันธ์เชิงระบบ แบ่งเป็นสามระดับจากระดับบุคคล (Micro),
องค์กรและชุมชน (Meso) และนโยบายระดับชาติ ( Macro)
สรุปหลักการโดยย่อคือ
Micro level (Patient interaction)
ปฎิสัมพันธ์ในระดับนี้เป็นะระดับตัวบุคคล
ประกอบไปด้วยตัวผู้ป่วยและครอบครัว, บุคลากรทีมรักษา
และสมาชิกในชุมชน
- เป้าหมายคือการที่ผู้ป่วยได้รับการเตรียมพร้อมทักษะที่จำเป็น
(Prepared) มีข้อมูลที่เพียงพอ (Informed) และมีแรงจูงใจ (
Motivated)
- โดยกระบวนการส่งเสริมให้ผู้ป่วยสามารถดูแลสุขภาพของตัวเอง ( Self
management support)
Meso level ( Health care organization and Community
linkage)
การบริหารจัดการภายในหน่วยงานที่ให้บริการสุขภาพ
และการเชื่อมโยงกับทรัพยากรในชุมชน
- เป้าหมายคือ ส่งเสริมการดูแลต่อเนื่อง (Continuity),
มีความถูกต้องตามหลักการ (Consistency) และมีความเชื่อมโยง (
Co-ordination)
- โดยกระบวนการ จัดระบบ workflow การให้บริการที่มีประสิทธิภาพ
( Delivery system design) ,
การนำหลักฐานหรือบทเรียนมาใช้ในการพัฒนางานบริการ ( Decision support)
, การใข้ข้อมูลอย่างมีประสิทธิภาพ ( Information system)
การค้นหาบุคคลสำคัญของชุมชน ( Community leadership),
สร้างทัศนคติที่ถูกต้องต่อชุมชนต่อผู้ป่วยเรื้อรัง (Reduce stigma),
การประสานทรัพยากรรวมถึงองค์ความรู้ร่วมกัน( Coordiante resource)
และความร่วมมือกับองค์กรไม่แสวงกำไรต่างๆ ในชุมชน
(Complementary service).
Macro level : ระดับรัฐบาล หรือ
ผู้กำหนดแนวนโยบายระดับชาติ เนื่องจากการพัฒนาในระดับ
Meso level และ Micro level ได้รับอิทธิพลจากนโยบายระดับชาติ
- เป้าหมายคือ โครงสร้างพื้นฐาน
ปัจจัยแวดล้อมที่เอื้อต่อการดูแลโรคเรื้อรัง ( Positive policy
environment)
- โดยกระบวนการให้ผู้มีอำนาจออกนโยบายในหน่วยงานต่างๆ ไม่จำกัดแต่กระทรวงสาธารณสุข ร่วมกันวางแผนพัฒนาโครงสร้างพื้นฐานที่เอื้อต่อคุณภาพชีวิตที่ดี (Integrate policies) เพื่อ ทั้งด้านการสร้างกำลังคน (Develop and allocate human resource) ความต่อเนื่องของนโยบายงบประมาณ (consistent financing) , ใช้มาตรการทางกฎหมาย (Support legislative framework) รวมทั้งส่งเสริมให้องค์กรภาคประชาชน มีความเข้มแข็งรักษาสิทธิเพื่อสุขภาพของตนเอง ( strengthen partnerships)
|
|||||
|
WHO | Innovative Care for Chronic Conditions: Building Blocks for Action [Internet]. [cited 2010 Jun 19];Available from: http://www.who.int/diabetesactiononline/about/icccreport/en/index.html pp 42-43 |
|
|
|
|
|
Wagner EH, Austin BT, Davis C, Hindmarsh M, Schaefer J, Bonomi A. Improving chronic illness care: translating evidence into action. Health Affairs. 2001;20(6):64-77. |
|
|
|
|
|
|||||
|
|
|||||
[5] Coleman K, Austin BT, Brach C, Wagner EH. Evidence On The Chronic Care Model In The New Millennium. Health Affairs. 2009 1;28(1):75-85.
|
Institute for Healthcare Improvement: 3. The Breakthrough Series: IHI’s Collaborative Model for Achieving Breakthrough Improvement [Internet]. [cited 2010 Jun 21];Available
from:
http://www.ihi.org/IHI/Results/WhitePapers/TheBreakthroughSeriesIHIsCollaborativeModelforAchieving+ |
|
|
|
|
|
[7] . |
BTS BS. The Breakthrough Series: IHI’s Collaborative Model for Achieving Breakthrough Improvement. Diabetes Spectrum. 2004;17(2):97. |
|
|
|
|
Institute for Healthcare Improvement: Assessment of Chronic Illness Care Survey [Internet]. [cited 2010 Jun 21];Available from: http://www.ihi.org/IHI/Topics/ChronicConditions/Asthma/Tools/ACICSurvey.htm |
|
|
|||||
|
|
|||||
|
[10] . |
Solberg LI. Improving Medical Practice: A Conceptual Framework. The Annals of Family Medicine. 2007 5;5(3):251-256. |
|
|
|
|
Hroscikoski MC, Solberg LI, Sperl-Hillen JM et al . Challenges of Change: A Qualitative Study of Chronic Care Model Implementation. The Annals of Family Medicine. 2006 7;4(4):317-326. |
|
|
|
|
[12] Barr JV et al. The Expanded Chronic Care Model: An Integration of Concepts and Strategies from Population Health Promotion and the Chronic Care Model. Hospital Quaterly 2003;7(1):73-80.
|
WHO | The Innovative Care for Chronic Conditions framework (ICCC) [Internet]. [cited 2010 Jun 20];Available from: http://www.who.int/diabetesactiononline/about/ICCC/en/ |
|
|
|
|
|
[14] . |
World Health Organization. Innovative care for chronic conditions: building blocks for action : global report. Geneva: World Health Organization; 2002. |
|
|
|
|
WHO | The Innovative Care for Chronic Conditions framework (ICCC) [Internet]. [cited 2010 Jun 21];Available from: http://www.who.int/entity/diabetesactiononline/about/iccc_assessment.pdf |
|
ความเห็น (2)
โชคดีจริงๆ ที่ได้เข้ามาอ่านบันทึกนี้
จะค่อยๆ เชื่อมโยง Concept เรียงลำดับความคิด และเอาไปประยุกต์ใช้เพื่อทำ โปรแกรม Self Management สำหรับคนไข้
แต่เริ่มไม่มั่นใจว่าจะไปไหว
เคยทดลองใช้ICCC model กับผู้พิการ แค่ micro-meso level ใช้พลังสูงมาก