การใช้ Echocardiography guided "pericardiocentesis by catheterization"
อุเทน บุญมี
นักเทคโนโลยีหัวใจและทรวงอก (ชำนาญการพิเศษ) คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล
Pericardiocentesis คือ การเจาะระบายน้ำในเยื้อหุ้มหัวใจ (Pericardial effusion) ซึ่งเป็นของเหลวที่คนปกติพบได้น้อยกว่า 35 cc.(1) เพื่อปกป้องและลดแรงเสียดทานขณะหัวใจเคลื่อนไหว (บีบคลายตัว) แต่ในรายที่มีความผิดปกติร่างกายจะสร้างของเหลวนี้มามากกว่าปกติ ซึ่งหากมากเกินไปอาจทำให้เกิดภาวะกดเบียดหัวใจ (Tamponade) โดยสังเกตได้จากขนาดของน้ำรอบๆ หัวใจ ภาพการคลายตัวของหัวใจ และการถูกกดของหัวใจโดยเฉพาะห้องบนขวา (RA collaping sign) ในอดีตใช้การตรวจร่างกาย CXR และ ECG ช่วยในการติดตามเท่านั้น แต่ปัจจุบันนิยมใช้ Echocardiography เป็น Routine เนื่องจากสะดวกและมี Sensitivity and Specificity กับโรคสูง เพิ่มความสะดวกปลอดภัย ซึ่งจัดเป็น Echo for guided procedure ซึ่งเป็นอีกหนึ่งประโยชน์ของ Echocardiography ที่ Advance ขึ้น
บุคลากร :แพทย์ แพทย์ผู้ช่วย พยาบาลวิชาชีพ นักเทคโนโลยีหัวใจและทรวงอก
อุปกรณ์ :
Set ผ้า, Set equipment/Set cath, Catheter/Pigtail, Blade, Sheath-Wire-Dilater, Syring, Specemen bottle, Drain bottle with tube, Guaze, Fixomull, Silk, Echo machine-Gel-Plastic sac เป็นต้น
วิธีการ :
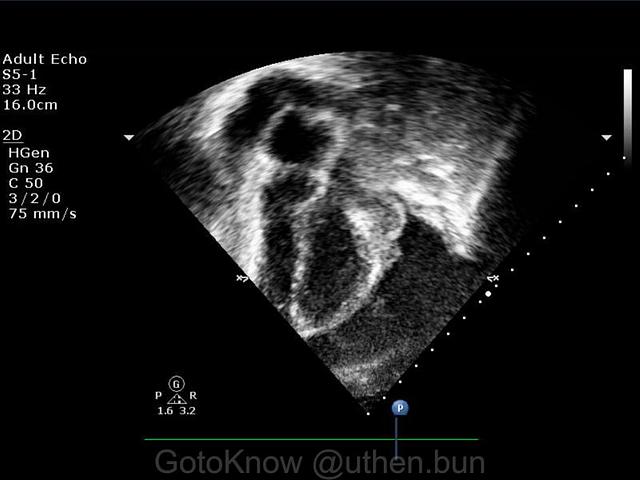
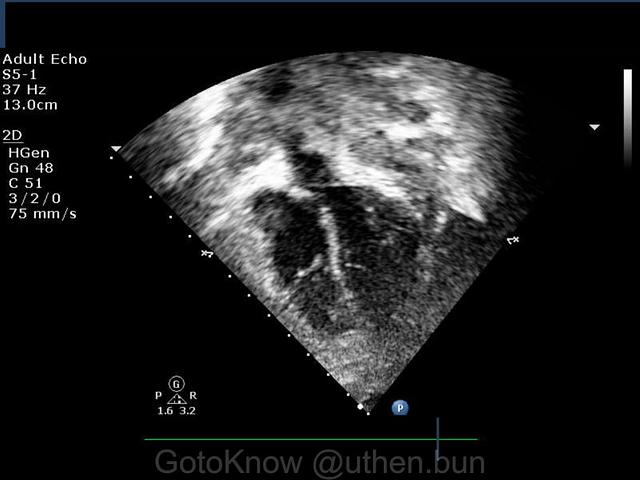
หัวตรวจที่ทาเจลและสายหัวตรวจต้องหุ้มด้วยถุงพลาสติก Sterile ก่อนส่งเข้าสู่ Field โดยมีนักเทคโนโลยีหัวใจและทรวงอกเป็นผู้ควบคุมเครื่องตรวจอยู่ภายนอก และมีแพทย์ผู้ช่วยเป็นผู้วางหัวตรวจในมุมมองต่างๆ เพื่อ Scan ภาพ ซึ่งนิยมใช้มุม Subcostal window และ Apical 4 chambers (ดังรูป) โดยจากภาพจะพบน้ำ (สีดำ) อยู่รอบๆ หัวใจ ซึ่งแพทย์จะใช้เข็มเพื่อเจาะระบายน้ำออกด้วยสายสวนภายใต้หลักการ Seldinger technique ร่วมกับส่งน้ำตรวจทางห้องปฏิบัติการเพื่อหาเชื้อโรคที่เกี่ยวข้อง(2) ซึ่งขณะเจาะต้องระวังไม่ให้ปลายเข็มทิ่มทะลุหัวใจเด็ดขาด โดยสังเกตได้จาก Echo ECG BP ในส่วนของภาพจาก Echo จะมีนักเทคโนโลยีหัวใจและทรวงอกคอยติดตามและเตือนแพทย์หากเข็มเข้าใกล้หัวใจจนเสี่ยงต่อภาวะอันตราย พยาบาลและแพทย์ผู้ช่วยจะเฝ้าสังเกตจอ Vital signs ไปพร้อมๆ กัน ทั้งนี้นักเทคโนโลยีหัวใจและทรวงอก ต้องวัดและแจ้งขนาดน้ำที่ได้เป็นระยะๆ ทั้งในช่วงก่อนเจาะ ขณะเจาะ และหลังเจาะ เพื่อเปรียบเทียบและติดตามผล นอกจากนี้ยังต้องสังเกตการทำงานของกล้ามเนื้อหัวใจ ลิ้นหัวใจ และลักษณะความขุ่นหรือตะกอนของน้ำที่เห็นในภาพด้วย การเจาะจะสิ้นสุดลงเมื่อปริมาณน้ำลดลงและภาวะ Tamponade หายไป หากยังเหลือตกค้างหรือป้องกันการเพิ่มขึ้นของน้ำจะต้องใส่สายคาไว้เพื่อให้สามารถเปิดระบายลงขวดได้ตลอดโดยไม่ต้องแทงเข็มใหม่(3)
อนึ่ง : หากน้ำในเยื่อหุ้มหัวใจมีลักษณะข้นเหนียวโดยดูจากภาพ Echo ก่อนเลือกวิธีการรักษา อาจต้องส่งให้ศัลยแพทย์ผ่าตัดเพื่อเจาะระบาย (Window) แทน ทั้งนี้เกณฑ์การเลือกวิธีรักษาต้องพิจารณาเป็นรายๆ ไป (1,4)
รูปที่ 1 ภาพ Echo in Apical 4 chambers window แสดงภาพน้ำในเยื้อหุ้มหัวใจ (สีดำรอบๆ หัวใจ) ก่อนเจาะ
รูปที่ 2 ภาพ Echo in Apical 5 chambers window แสดงภาพน้ำในเยืิ้อหุ้มหัวใจลดลงจนเกือบหายไป (สีดำรอบๆ หัวใจลดลง) หลังเจาะ
อ้างอิง :
1.http://thaists.org/news_files/news_file_498.pdf
2.http://www.msdbangkok.go.th/dowload%20file/Personal/Succeed/MedicalDoctor_l7/w_kanjana%20vibulchaicheep.pdf
3. https://www.escardio.org/Journals/E-Journal-of-Cardiology-Practice/Volume-15/Pericardiocentesis-in-cardiac-tamponade-indications-and-practical-aspects
4.https://www.ahajournals.org/doi/pdf/10.1161/circulationaha.110.005512