ปริมาณรังสีที่ได้รับจากการตรวจรักษาทางรังสีร่วมรักษา
ปริมาณรังสีที่ได้รับจากการตรวจรักษาทางรังสีร่วมรักษา
Radiation dose to patient in Interventional
radiology
พงษ์ศักดิ์
แสงครุฑ วท.บ.รังสีเทคนิค
คง
บุญคุ้ม
ป.รังสีเทคนิค
ศาสตราวุธ ธรรมกิติพันธ์ วท.บ.รังสีเทคนิค
เอนก สุวรรณบัณฑิต
วท.บ.รังสีเทคนิค
วิธวัช
หมอหวัง
วท.บ.รังสีเทคนิค
ภาควิชารังสีวิทยา คณะแพทยศาสตร์ศิริราชพยาบาล มหาวิทยาลัยมหิดล
พงษ์ศักดิ์ แสงครุฑ, คง บุญคุ้ม,ศาสตราวุธ ธรรมกิติพันธ์,เอนก
สุวรรณบัณฑิต, วิธวัช
หมอหวัง. ปริมาณรังสีที่ได้รับจากการตรวจรักษาทางรังสีร่วมรักษา.วารสารชมรมรังสีเทคนิคและพยาบาลเฉพาะทางรังสีวิทยาหลอดเลือดและรังสีร่วมรักษาไทย,
2550; 1(2) : 51-60
บทคัดย่อ
หัตถการทางรังสีร่วมรักษามีหลายชนิดหัตถการ
แต่ละหัตถการใช้เวลาในการตรวจนาน
ปริมาณรังสีที่ผู้ป่วยจะได้รับเป็นสิ่งที่ต้องพิจารณา
การควบคุมปริมาณรังสีที่ให้แก่ผู้ป่วยอย่างเหมาะสมถือได้ว่าเป็นการควบคุมปริมาณรังสีแก่ผู้ปฏิบัติงานเช่นกัน
การวัดค่าปริมาณรังสี
หน่วยวัดทางวิทยาศาสตร์สำหรับการวัดปริมาณทางรังสี คือ effective dose
ซึ่งมีหน่วยเป็น millisievert (mSv)
อย่างไรก็ตามยังคงมีการใช้หน่วยอื่นๆ เช่น rad, rem, roentgen
เนื่องจากเนื้อเยื่อและอวัยวะที่แตกต่างกันจะมีความไวต่อรังสีต่างกันไป
ปริมาณรังสีที่ได้รับจึงแตกต่างกันไปตามแต่ส่วนต่างๆ ของร่างกาย
ดังนั้น effective dose จึงหมายถึงปริมาณรังสีเฉลี่ยของทั้งร่างกาย
ซึ่งสามารถใช้บอกความเสี่ยงในการได้รับรังสีเป็นเชิงปริมาณได้ซึ่งอาจใช้เทียบกับการได้รับรังสีจากธรรมชาติ
โดยธรรมชาติ มนุษย์จะได้รับรังสีจากวัตถุและรังสีคอสมิคประมาณ 3mSv
ต่อปี ซึ่งถือว่าเป็นค่าพื้นฐาน (background dose)
โดยหากอาศัยอยู่ในที่สูง จะได้รับเพิ่มอีก 1.5 mSv ต่อปี
เนื่องจากรังสีคอสมิค
และสำหรับผู้ที่เดินทางโดยเครื่องบินไปกลับระหว่างประเทศจะได้รับรังสีเพิ่ม
0.03 mSv อย่างไรก็ตาม มนุษย์จะได้รับปริมาณรังสีอีกราว 2 mSv
ต่อปีจาก radon gas ซึ่งอยู่ในเครื่องใช้ไฟฟ้าภายในบ้าน
หากเปรียบเทียบปริมาณรังสีที่ได้จากการถ่าย chest x-ray 1 ครั้ง
จะมีค่าเท่ากับการได้รับรังสีจากธรรมชาติเป็นเวลา 10 วัน
ซึ่งอาจแสดงเปรียบเทียบปริมาณรังสีที่ได้รับจากการตรวจทางรังสีเทียบกับการได้รับรังสีจากธรรมชาติได้ดังตารางที่
1
| For this Procedure | Your effective radiation dose is : | Comparable to natural background radiation dose |
| Abdominal region: | ||
| CT abdomen CT body IVP Fluoroscopy-Lower GI Fluoroscopy-Upper GI |
10 mSv 10 mSv 1.6 mSv 4 mSv 2 mSv |
3 Years 3 Years 6 months 16 months 8 months |
| Central Nervous system: | ||
| CT Head | 2 mSv | 8 months |
| Chest: | ||
| Chest X-ray | 0.1 mSv | 10 days |
| CT chest | 8 mSv | 3 years |
| Children's imaging: | ||
| Voiding Cystourethrogram | 5-10Yr.old 1.6 mSv Infant 0.8 mSv |
6 months 3 months |
| Women's imaging: | ||
| mammography | 0.7 mSv | 3 months |
การตัดสินใจให้ผู้ป่วยเข้ารับการตรวจ/รักษาด้วยรังสีนั้นแพทย์จะต้องพิจารณาจากประวัติในการได้รับรังสีว่ามีความบ่อยเช่นไร
เพื่อพิจารณาว่าผู้ป่วยจะสามารถรับรังสีได้อีกเท่าไร
ดังนั้นสำหรับรังสีร่วมรักษาในบางหัตถการที่ต้องมีความต่อเนื่องในการรักษาจะต้องพิจารณาประเด็นนี้อย่างยิ่ง
รังสีร่วมรักษา (Interventional Radiology)
เป็นส่วนหนึ่งของงานรังสีวินิจฉัยที่มีเป้าหมายในการให้การรักษาแก่ผู้ป่วยผ่านทางหลอดเลือด
โดยการใช้สารอุดหลอดเลือดที่ผิดปกติ
การอุดหลอดเลือดเพื่อลดปริมาณเลือดที่ไปเลี้ยงก้อนเนื้อก่อนการผ่าตัด
การอุดหลอดเลือดเพื่อห้ามเลือด และการขยายหลอดเลือดตีบตัน เป็นต้น
ซึ่งการรักษาผ่านทางหลอดเลือดนี้เป็นที่นิยมในการรักษาโรคทางหลอดเลือดที่สำคัญ
เช่น arteriovenous malformation, arteriovenous fistula, carotid
carvenous fistula, aneurysm, vascular malformation , meningioma,
hepatocellular carcinoma, arteriostenosis, haemoptysis, epistaxis
และ spinal cord arteriovenous malformation เป็นต้น โดยอาจคิดได้เป็น
1% ของการได้รับรังสีทางการแพทย์ (UNSCEAR 2000)
การทำหัตถการกระทำกันใน Interventional Radiology suite
ซึ่งประกอบด้วยเครื่องเอกซเรย์หลอดเลือด (digital subtraction
angiography machine) ซึ่งในปัจจุบันได้มีการพัฒนาเข้าสู่ยุคของ flat
panel detector system ซึ่งทำให้ได้ภาพทางรังสีที่ดีกว่า
และมีระบบในการตรวจวัดปริมาณรังสีที่ผู้ป่วยได้รับที่ผิวหนัง (skin
dose)
เพื่อการติดตามว่าปริมาณรังสีที่ได้จากเครื่องเอกซเรย์หลอดเลือดในปัจจุบันซึ่งมีอุปกรณ์ป้องกันรังสีภายใน3
inherent filtration device) ได้แก่ 0.1 mm.Cu + 1.0 mm.Al สำหรับ
selected exposure prefilter และ 0.4 mm.Cu + 1.0 mm.Al สำหรับ
selected fluo prefilter
และเชื่อว่ามีปริมาณรังสีรั่วไหลจากแห่งกำเนิดไม่เกิน 0.87 mGy/hr
ที่ระยะ 1 เมตรในทุกทิศทาง3 หรือคิดเป็น 0.145 mGy/min
ดังนั้นผู้ป่วยสามารถรับการ fluorscopic time ได้ตาม Minutes fluoro
at 0.02 Gy/min ดังตารางที่ 3 และจากงานวิจัยก่อนหน้าที่ของ พิไลพร
ฉัตราธิกุล6
พบว่าปริมาณรังสีที่ได้รับจากวิธีรังสีร่วมรักษาทางระบบประสาทมีปริมาณสูงสุดที่
temporal region ซึ่งมีปริมาณสูงถึง 2,432.8 mSv. ขณะที่บริเวณ Gonad
region ได้รับเพียง 0.04 mSv.
ซึ่งปริมาณรังสีที่จะก่อให้เกิดผลทางรังสี (deterministic effect)
ได้นั้นจะต้องมีปริมาณ 3000 mSv โดยจะทำให้เกิดอาการผมร่วง
(epilation) ได้
สรจรส อุณห์ศิริและคณะ5
ศึกษาปริมาณรังสีที่บุคลากรทางการแพทย์ได้รับในงานบริการทางรังสีร่วมรักษา
พบว่าปริมาณรังสีที่แพทย์จะได้รับจากหัตถการมีค่า 407 µSv ที่แขกซ้าย
และ 52 µSv ที่ thyroid gland หากสวม thyroid shield
แต่หากไม่สวมจะได้รับปริมาณรังสีได้สูงถึง 151 µSv ในหัถตการ TOCE
ดังนั้นปริมาณรังสีที่ผู้ป่วยได้รับจากหัตถการทางรังสีร่วมรักษาจึงเป็นประเด็นที่น่าสนใจในการศึกษาอย่างละเอียดต่อไป
วัตถุและวิธีการ
การวิจัยเป็นการศึกษาย้อนหลัง (retrospective study)
ในผู้ป่วยที่มารับการรักษาทางรังสีร่วมรักษษ จำนวน 164 ราย โดย
เครื่องเอกซเรย์หลอดเลือด Phillips Allura Xper และ Phillips Integris
ซึ่งมีระบบวัดปริมาณรังสี Air Kerma อัตโนมัติ
ซึ่งตั้งค่าเอกซเรย์อัตโนมัติที่ 80 kVp , automatic Calculated
mAS
ผลการวิจัย
จากตารางที่ 2 แสดงการวิเคราะห์แยกประเภทตามหัตถการ พบว่า
การรักษาโรคหลอดเลือดสมองโป่งพองด้วยขดลวด (INR for aneurysm)
มีการถ่ายภาพสูงสุด (751 ภาพ)
โดยทำให้ผู้ป่วยได้รับปริมาณรังสีจากการถ่ายภาพ AP เฉลี่ย 1559.62 mGy
ปริมาณรังสีจากการถ่ายภาพ Lateral เฉลี่ย 1785.34 mGy
และปริมาณรังสีจากการถ่ายภาพรวมเฉลี่ย 3344.96 mGy จากความเท่ากันของ
absorbed dose (D), equivalent dose (H) และ effective dose (H)
นั่นคือ 1 Gy = 1J/kg = 1Sv
ดังนั้นผู้ทีได้รับปริมาณรังสีสูงสุดได้รับปริมาณรังสี 3344.96 mGy
จึงได้รับปริมาณรังสี 3344.96 mSv ซึ่งเท่ากับ 3.34 Sv
ซึ่งนับว่าสูงมาก และเมื่อพิจารณาหัตถการอื่นๆ
พบว่ามีหัตถการที่ผู้ป่วยจะได้รับปริมาณรังสีสูง ได้แก่ INR for brain
AVM และ INR for dural AVM ซึ่งมี series และมี FT มากเช่นกัน
| ประเภทหัตถการ | จำนวนผู้ป่วย | สถิต | no.series AP | no.images AP | no.series Lat | no.images Lat | Rad dose AP (mGy) | Rad dose Lat (mGy) | Rad dose Total | Fluoro time |
| NeuroIntervention radiology | ||||||||||
| Diagnosis | 43 | mean sd max |
5.84 1.82 11.00 |
164.93 89.49 418.00 |
4.95 2.07 11.00 |
85.37 33.73 158.0 |
401.92 209.41 1059.38 |
198.90 123.45 616.73 |
600.81 309.75 1658.95 |
19.01 11.82 46.59 |
| INR for CCF | 5 | mean sd max |
13.00 6.48 23.00 |
270.00 176.35 536.00 |
11.40 8.38 23.00 |
163.40 127.02 350.00 |
803.24 580.26 1747.74 |
411.28 373.85 1022.71 |
1214.52 954.06 2769.88 |
23.04 16.74 50.07 |
| INR for Aneurysm | 3 | mean sd max |
16.67 6.35 24.00 |
557.00 189.86 765.00 |
13.33 5.86 20.00 |
194.00 75.35 281.00 |
1559.62 1259.23 3009.97 |
1785.34 1557.04 3563.97 |
3344.96 2799.73 6573.97 |
50.35 16.05 68.53 |
| INR for brainAVM | 6 | mean sd max |
22.33 4.92 31.00 |
300.00 72.02 388.00 |
26.33 3.86 34.00 |
368.00 52.43 473.00 |
1281.82 334.64 1896.60 |
898.83 81.27 939.19 |
2180.65 319.21 2835.79 |
35.81 15.08 66.34 |
| INR for duralAVM | 4 | mean sd max |
24.00 5.48 32.00 |
603.50 458.29 1281.00 |
16.25 10.97 24.00 |
294.75 202.85 457.00 |
1833.70 694.20 2426.22 |
826.36 597.65 1613.42 |
2660.06 1221.67 3977.42 |
40.93 28.86 83.03 |
| INR for venous malformation (Extremities) | 14 | mean sd max |
19.21 7.41 32.00 |
161.57 48.17 243.00 |
0.00 0.00 0.00 |
0.00 0.00 0.00 |
40.77 57.58 220.90 |
0.00 0.00 0.00 |
40.77 57.58 220.90 |
0.42 0.28 1.02 |
| INR for venous malformation (H&N) | 8 | mean sd max |
16.88 11.43 35.00 |
189.50 119.96 380.00 |
14.38 11.99 32.00 |
158.38 129.88 343.00 |
428.06 218.35 708.03 |
244.02 220.32 672.74 |
672.07 413.53 1252.54 |
1.19 2.12 6.40 |
| Vertebroplasty | 7 | mean sd max |
3.14 1.57 6.00 |
192.57 58.02 188.00 |
1.86 1.68 5.00 |
19.71 25.32 67.00 |
126.93 103.94 265.78 |
242.04 302.47 851.07 |
268.97 397.67 1116.85 |
5.18 2.47 9.53 |
| otehr INR | 10 | mean sd max |
11.11 7.88 29.00 |
180.00 113.03 416.00 |
8.67 7.04 20.00 |
150.44 144.31 417.00 |
510.10 |
495.80 475.55 1237.03 |
1005.80 739.41 2174.53 |
16.71 9.97 35.08 |
| Vascular Intervention radiolgoy |
|
|||||||||
| Diagnosis | 4 | mean sd max |
7.50 6.35 16.00 |
102.75 80.40 214.00 |
- | - |
120.15 |
- | - | 11.38 6.33 20.10 |
| TACE | 44 | mean sd max |
3.89 1.60 9.00 |
81.98 38.26 198.00 |
- | - |
401.29 |
- | - | 32.40 22.27 96.00 |
| Angioplasty | 2 | mean sd max |
12.50 3.54 15.00 |
77.00 4.24 80.0 |
- | - |
31.35 |
- | - | 5.15 3.18 7.40 |
| Venogram | 3 | mean sd max |
6.00 3.46 10.00 |
24.33 31.82 61.00 |
- | - |
80.07 |
- | - | 10.37 9.41 21.00 |
| Other IR | 8 | mean sd max |
4.13 1.73 8.00 |
83.63 27.78 135.00 |
- | - |
285.86 |
- | - | 33.63 18.40 53.40 |
| Other Non IR | 2 | mean sd max |
4.50 3.54 7.00 |
31.00 41.01 60.00 |
- | - |
159.50 |
- | - | 22.55 27.65 42.10 |
|
|
||||||||||
วิจารณ์ผลการวิจัย
จากตารางพบว่าหัตถการทางรังสีร่วมรักษาหลอดเลือดระบบประสาททำให้ผู้ป่วยได้รับปริมาณรังสีมากกว่าหัตถการทางรังสีร่วมรักษาหลอดเลือดส่วนลำตัว
เนื่องจากเป็นการทำหัถตการโดยใช้เครื่องเอกซเรย์หลอดเลือดชนิด 2 ระนาบ
นั่นคือผู้ป่วยจะได้รับรังสีทั้งในแนว AP และ Lat
ขณะที่ผู้ป่วยจากหัตถการรังสีร่วมรักษาหลอดเลือดส่วนลำตัว
นั้นจะได้รับรังสีในแนว AP เพียงอย่างเดียว
อย่างไรก็ตามเมื่อพิจารณาถึงความปลอดภัยของผู้ป่วยจากปริมาณรังสี นั้น
จะต้องพิจารณาถึงระดับผลของรังสีในหัตถการต่างๆ และระยะเวลาในการ
fluoroscopic time ดังตารางที่ 3 ซึ่งแสดง threshold dose
ที่ทำให้เกิดผลต่อร่างกาย และระยะเวลาในการ fluoro ระหว่างหัตถการ
ซึ่งโดยทั่วไปเครื่องเอกซเรย์หลอดเลือดจะให้ปริมาณรังสีที่ 0.02
Gy/min ดังนั้นในระหว่างหัตถการสามารถที่จะ fluoro ได้ราว 100 นาที
โดยไม่ก่อให้เกิดผลต่อร่างกาย
แต่ในการปฏิบัติจริงจะมีการถ่ายภาพร่วมด้วย ดังนั้นระยะเวลา fluoro
time จะต้องลดลงไปกว่านั้นด้วยเช่นกัน
| Effect | Threshold dose (Gy) | Minutes fluoro at 0.02 Gy/min | Minutes fluoro at 0.2 Gy/min |
| Transient erythema | 2 | 100 | 10 |
| Permanent epilation | 7 | 350 | 35 |
| Dry desquamation | 14 | 700 | 70 |
| Dermal necrosis | 18 | 900 | 90 |
| Telangiectasia | 10 | 500 | 50 |
| cataract | >5 | >250 to eye | >25 to eye |
| Skin cancer | not know | not know | not know |
ข้อเสนอแนะเพื่อการควบคุมปริมาณรังสีให้แก่ผู้ป่วย
(Controlling dose to patients)
แนวทางที่สำคัญสำหรับหน่วยรังสีวิทยาหลอดเลือดก็คือการควบคุมปริมาณรังสีแก่ผู้ป่วย
ซึ่งทำได้โดย
1.
ให้เอกซเรย์เฉพาะเวลาที่ต้องการและน้อยที่สุด
2. ให้การ fluoroscopy น้อยที่สุด
3. ปริมาณรังสีจะมากขึ้น
และปริมาณรังสีรวมจะสูงในผู้ป่วยที่มีรูปร่างใหญ่
4. ตั้งให้ kVp สูงสุด และ mA ต่ำสุดเท่าที่เป็นไปได้
5. จัดให้หลอดเอกซเรย์ห่างจากผู้ป่วยมากที่สุด
และตัวรับภาพอยู่ใกล้ผู้ป่วยมากที่สุด
6. ปรับ collimator ในอยู่เฉพาะในพื้นที่ที่สนใจเท่านั้น
7. ในหัตถการที่ใช้เวลานาน
ควรลดปริมาณรังสีที่ผิวหนังของผู้ป่วยโดยเฉพาะ
อาจทำโดยการปรับมุมของเอกซเรย์ให้เป็นมุมต่างๆ
8. ลด fluoro time, เวลาที่ให้ปริมาณรังสีสูงสุด
และจำนวนการถ่ายภาพให้น้อยที่สุด
9. อย่าใช้การขยายภาพแบบ geometric magnification
10. เอา grid
ออกในผู้ป่วยที่มีรูปร่างเล็กเมื่อตัวรับภาพไม่สามารถเข้าชิดผู้ป่วยได้
การลดปริมาณรังสีแก่ผู้ปฏิบัติงาน (Controlling dose to
staff)
ข้อย้ำเตือนของการลดปริมาณรังสีแก่ผู้ปฏิบัติงานก็คือการควบคุมปริมาณรังสีที่ให้แก่ผู้ป่วยซึ่งนั่นเท่ากับเป็นการควบคุมปริมาณรังสีแก่ผู้ปฏิบัติงานด้วยเช่นกัน
อย่างไรก็ตามยังมีวิธีลดปริมาณรังสีแก่ผู้ปฏิบัติงาน ได้แก่
1. ใส่ชุดตะกั่ว แว่นตาตะกั่ว
ใช้ฉากตะกั่ว และเครื่องวัดปริมาณรังสีทุกครั้ง
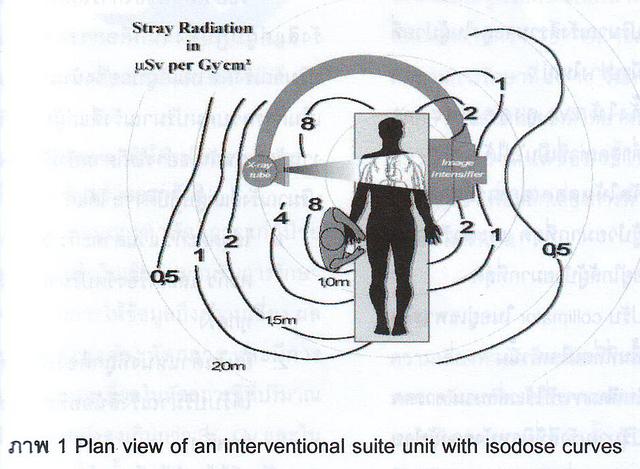
2. ยืนในตำแหน่งที่ถูกต้องเพื่อให้ได้รับปริมาณรังสีน้อยที่สุด
ดังภาพที่ 1
3. เมื่อลำเอกซเรย์มาในแนวขนานกับพื้น (horizontal)
ผู้ปฏิบัติงานควรยืนอยู่ทางตัวรับภาพ
4. เมื่อลำเอกซเรย์มาในแนวตั้งฉากกับพื้น (vertical)
ควรให้หลอดเอกซเรย์อยู่ใต้ตัวผู้ป่วยเสมอ
5.
ผู้ปฏิบัติงานทั้งหมดได้รับการอบรมด้านการป้องกันอันตรายจากรังสีอย่างครบถ้วน
6. เลือกใช้อุปกรณ์ เครื่องมืออย่างเหมาะสม
เพื่อลดระยะเวลาในการทำหัตถการ
7. ทำการดูแลรักษา ประกันคุณภาพเครื่องเอกซเรย์หลอดเลือด
8. ปรึกษาหารือกับผู้เชี่ยวชาญด้านการป้องกันอันตรายจากรังสี
บทบาทของการให้คำปรึกษาต่อการป้องกันอันตรายจากรังสี
ก่อนการทำหัตถการแก่ผู้ป่วยเพื่อลงชื่อในใบเซ็นยินยอมรับการรักษา
จะต้องมีการให้ข้อมูลถึงความเสี่ยง ผลของรังสีในแต่ละหัตถการ
และมีการบันทึกรายละเอียดในหัตถการที่มีปริมาณรังสีที่ผิวหนังสูงเกินกว่า
3 Gy และในหัตถการที่ทำซ้ำถ้าผู้ป่วยได้รับปริมาณรังสีเกิน 1 Gy
อย่างไรก็ตามต้องเน้นย้ำกับผู้ป่วยว่าอาการแพ้ที่ผิวหนังอาจจะเกิดได้จากสาเหตุอื่น
เช่น การแพ้สารทึบรังสี ก็ได้ สำหรับประเด็นการทำให้เป็นมะเร็งนั้น
เนื่องจากหัตถการทางรังสีร่วมรักษาจะทำในผู้ป่วยที่สูงอายุซึ่งผลการรักษาที่ได้จะมีข้อดีมากกว่าความเสี่ยงทางรังสี
ประเด็นนี้จึงลดความสำคัญลง
แต่รังสีจะก่อให้เกิดความเสี่ยงต่อมะเร็งเม็ดเลือดขาว หรือมะเร็งอื่นๆ
ได้ในผู้ป่วยเด็กเช่นกัน
ดังนั้นในการพิจารณารักษาในเด็กจะต้องพิจารณาอย่างรอบคอบ
สำหรับการติดตามการรักษา ผลของรังสีที่มีต่อผิวหนังอาจเป็น late
effect ได้ ดังนั้นในผู้ป่วยที่ได้รับปริมาณรังสีจากหัตถการเกินกว่า 3
Gy จะต้องมีการติดตามการรักษาที่ 10-14 วันหลังการทำหัตถการ
และหน่วยรังสีวิทยาหลอดเลือดควรมีการกำหนดข้อบ่งชี้ในการทำหัตถการซ้ำเพื่อหลีกเลี่ยงการทำหัตถการซ้ำโดยไม่จำเป็น
สรุป
ความเสี่ยงทางรังสีจะต้องมีการเทียบกับผลการรักษาที่จะได้รับจากหัตถการเสมอ
และต้องตระหนักว่าทั้งผู้ป่วยและผู้ปฏิบัติงานต่างก็เสี่ยงต่อการได้รับอันตรายจากรังสี
ดังนั้นการใช้อุปกรณ์ เครื่องมือที่เหมาะสม
และการได้รับการอบรมด้านการป้องกันอันตรายจากรังสีจะทำให้ความเสี่ยงนี้ลดลงได้
และผู้ป่วยควรได้รับคำปรึกษาถึงความเสี่ยงทางรังสีที่จะได้รับจากหัตถการ
และต้องมีการติดตามผลการรักษาในแง่ผลของรังสีในผู้ป่วยที่ได้รับการรักษาแล้วอย่างเหมาะสม
บรรณานุกรม
-
J. Cardella, K. Faulkner, J. Hopewell,H. Nakamura, M. Rehani, M. Rosenstein, C. Sharp,T. Shope, E. Vano, B. Worgul, M. Wucherer International Commission on Radiological Protection. Information abstracted from ICRP Publication 85,www.icrp.org
-
M.M. Rehani, G. Bongartz, S.J. Golding, L.Gordon, W. Kalender, T. Murakami, P. ShrimptonR. Albrecht, K. Wei.Managing Patient Dose in Computed Tomography (CT):International Commission on Radiological Protection. Information abstracted from ICRP Publication 87,www.icrp.org
-
Allura Xper EP-Workmate integration for Allura Xper FD20/10. Phillips Manual, 2006
-
The Physics hypertextbook. radiobiology. http://hypertextbook.com/physics/modern/radiobiology
-
Sornjarod O., Chotika J.,Taweap S. et al. Radiation dose to medical staff in interventional radiology J Med Assoc Thai, 2007; 90(4): 823-8
-
พิไลพร ฉัตราธิกุล, อรรถโกวิท สงวนสัตย์, ประพัฒน์ ลาภเจริญกิจและสถาพร กล่อมแก้ว. ปริมาณรังสีที่ผู้ป่วยได้รับจากวิธีรังสีร่วมรักษาทางระบบประสาท. วารสารรังสีเทคนิค,2542; 24(1-3) : 13-22
ความเห็น (0)
ไม่มีความเห็น