OPD Angiogram is possible in Thai perspective
ความเป็นไปได้ของการตรวจรังสีวิทยาหลอดเลือดผู้ป่วยนอกในบริบทไทย
OPD Angiogram is possible in Thai perspective
เอนก สุวรรณบัณฑิต วท.บ., ศศ.ม., ปร.ด.(กำลังศึกษา)
ภาควิชารังสีวิทยา คณะแพทยศาสตร์ศิริราชพยาบาล มหาวิทยาลัยมหิดล
เอนก สุวรรณบัณฑิต. ความเป็นไปได้ของการตรวจรังสีวิทยาหลอดเลือดผู้ป่วยนอกในบริบทไทย. วารสารชมรมรังสีเทคนิคและพยาบาลเฉพาะทางรังสีวิทยาหลอดเลือดและรังสีร่วมรักษาไทย, 2553 ; 4(2) : 124-133
การตรวจรังสีหลอดเลือด (angiogram) เป็นหัตถการทางรังสีวิทยาเพื่อการแสดงภาพของหลอดเลือดสำหรับการวินิจฉัยโรคต่างๆ ของหลอดเลือด โดยรังสีแพทย์เพื่อค้นหาพยาธิสภาพต่างๆ ของหลอดเลือด เช่น การอุดตัน การตีบ หลอดเลือดโป่งพอง หรือความผิดปกติอื่นๆ ภาพทางรังสีที่ได้จะช่วยในการวินิจฉัยและกำหนดแนวทางในการรักษาแก่ผู้ป่วย ซึ่งอาจเป็นการผ่าตัดหรือรังสีร่วมรักษาก็ได้ การตรวจรังสีหลอดเลือดนั้นสามารถตรวจได้กับเส้นเลือดในระบบหมุนเวียนโลหิตทั้งร่างกาย ได้แก่ เส้นเลือดแดงที่ไปเลี้ยงสมอง ลำตัว และรยางค์ต่างๆ รวมไปถึงการตรวจเส้นเลือดดำอีกด้วย โดยทั่วไปการตรวจนี้มีความรุนแรง (invasive procedure) ดังนั้นผู้ป่วยจำเป็นต้องเข้าพักในโรงพยาบาลก่อนการตรวจเพื่อการเตรียมตัวก่อนการตรวจและพักฟื้นหลังการตรวจ 1 วัน ซึ่งได้เกิดเป็นปัญหาหนึ่งในการบริหารจัดการผู้ป่วย โดยปัจจุบันโรงพยาบาลต่างๆ มีอัตราการครองเตียงเต็ม ไม่สามารถให้ผู้ป่วยเข้าพักในโรงพยาบาลได้ตามวันที่นัดตรวจ จำเป็นต้องเลื่อนนัดหมาย และทำให้การใช้ห้องตรวจรังสีวิทยาหลอดเลือดว่างลง ดังนั้นจึงได้มีแนวคิดในการตรวจรังสีวิทยาหลอดเลือดเป็นกรณีผู้ป่วยนอก โดยการตรวจทางรังสีวิทยาหลอดเลือดส่วนใหญ่ได้ปรับท่าทีไปเลือกใช้การตรวจทดแทนที่ไม่รุนแรง เช่น การตรวจเอกซเรย์คอมพิวเตอร์หลอดเลือด (CT angiography) หรือการตรวจสนามแม่เหล็กไฟฟ้าหลอดเลือด (MR angiography) ซึ่งไม่จำเป็นต้องนอนพักค้างในโรงพยาบาล และให้ผลการวินิจฉัยที่แม่นยำ อย่างไรก็ตามในปัจจุบันมีเพียงการตรวจรังสีวิทยาหลอดเลือดสมอง (cerebral angiography) เท่านั้นที่ยังจำเป็นต้องได้รับการตรวจด้วยวิธี angiography เนื่องจากยังเป็นมาตรฐาน (gold standard procedure) ในการวินิจฉัยหลอดเลือดสมอง
การตรวจรังสีหลอดเลือดในผู้ป่วยนอก (outpatient angiogram) ได้เริ่มมีในโรงพยาบาลตั้งแต่ปลายยุค 19801-12 โดยต้องมีการศึกษาความเป็นไปได้และความปลอดภัยของระบบการเคลื่อนย้าย (ambulatory delivery) ซึ่งได้มีการแนะนำสำหรับหัตถการทางหลอดเลือดแขนขาต่างๆ 1-12 แนวทางที่สำคัญก็คือการเตรียมผู้ป่วยก่อนการตรวจ แนวทางการติดต่อกับแผนกผู้ป่วยนอก การเข้ารับการทำหัตถการ และแนวทางการสังเกตอาการภายหลังการตรวจ ซึ่งมีรายงานหลายชิ้น ระบุถึงการที่ผู้ป่วยต้องนอนราบอย่างน้อย 1-2 ชั่วโมง15,16 เพื่อสังเกตอาการต่างๆ ได้แก่ ความดันโลหิต ชีพจร และสังเกตตำแหน่งของ puncture site เพื่อดูการหยุดของเลือด และการประเมิน neurological assessment และในรายงานบางชิ้นแนะนำว่าผู้ป่วยสามารถที่จะกลับบ้านโดยได้โดยไม่ต้องพักค้างในโรงพยาบาล หลังจากการตรวจเสร็จสิ้น 4 ชั่วโมง13 ขณะที่บางชิ้นยังคงเสนอให้เป็นที่ 6-8 ชั่วโมง2,17 อย่างไรก็ตามมีรายงานของหัตถการที่ทำการตรวจด้วย 3 Fr catheter ซึ่งทำให้แผล pucture มีขนาดเล็ก ผู้ป่วยสามารถกลับบ้านได้เมื่อพักฟื้น 2 ชั่วโมงหลังการตรวจ16 อีกทั้งยังได้มีรายงานในหัตถการขั้นสูงเช่น carotid stenting1 ,PTA of kidneys or legs , percutaneous implantation of biliary stent10 , coronary angiography13,19 , coronary angioplasty11 ด้วย งานวิจัยหลายชิ้นนำเสนอถึงผลกำไรทิ่เพิ่มขึ้นจากผู้ป่วยนอก จากการสืบค้นในภูมิภาคเอเชียตะวันออกเฉียงใต้ได้มีการทำหัตถการนี้ในผู้ป่วยนอกในประเทศสิงคโปร์ที่โรงพยาบาล Tan Tock Seng18 อย่างไรก็ตาม สิ่งที่ต้องคำนึงถึงอย่างมากก็คือภาวะแทรกซ้อนที่รุนแรงภายหลังการตรวจรังสีหลอดเลือด โดยมีรายงานอัตราการเกิดที่ต่ำ15,16 โดยทั่วไปภาวะแทรกซ้อนจะเกิดภายใน 2 ชั่วโมงภายหลังการตรวจ9
ภาวะแทรกซ้อนที่อาจเกิดขึ้นได้แก่
- การแพ้สารทึบรังสีซึ่งมีส่วนประกอบของสารไอโอดีน ซึ่งมีหลายระดับ ตั้งแต่การเกิดผื่น หรือขั้นรุนแรงซึ่งทำให้การหายใจลำบาก หรือการช็อค ซึ่งนำไปสู่การเสียชีวิตได้
- สายสวนหลอดเลือดเข้าไปทำทำอันตรายต่อหลอดเลือด (subintimal tear) ทำให้เกิดลิ่มเลือดซึ่งอาจไปอุดตันยังปลายทางของหลอดเลือด (embolization) สมอง แขน ขาหรืออวัยวะภายในได้
- การที่เลือดออกในตำแหน่งที่เจาะเส้นเลือด (hematoma) ซึ่งอาจทำให้เกิดการกีดกันเลือดที่จะไปเลี้ยงยังแขนหรือขาได้
- อันตรายต่อไตซึ่งเกิดเนื่องจากสารทึบรังสีเหนี่ยวนำการทำงานของไตให้สูงขึ้นเนื่องจากการเสียน้ำจำนวนมาก
- อันตรายต่อเซลล์เนื่องจากรังสี อย่างไรก็ตามปริมาณรังสีที่ได้รับมีปริมาณน้อยมาก หากแต่ผู้ป่วยที่ได้รับคำแนะนำให้หลีกเลี่ยงการได้รับรังสีก็ควรหลีกเลี่ยงเช่นกัน
ปัจจุบันผู้ป่วยโรคหลอดเลือดมีจำนวนเพิ่มมากขึ้น โดยผู้ป่วยที่มีความจำเป็นในการวินิจฉัยโดยการตรวจหลอดเลือดโดยตรง ซึ่งร่วมตรวจด้วยเครื่องเอกซเรย์หลอดเลือด (digital subtraction angiography) ซึ่งมีประสิทธิภาพในการแสดงภาพเส้นเลือดที่มีรายละเอียดสูง รวมไปถึงการสร้างภาพ 3 มิติของหลอดเลือด และมีโปรแกรมการวัดขนาดและวิเคราะห์ต่างๆ ซึ่งเป็นเทคโนโลยีที่ทันสมัยและจะช่วยในการวินิจฉัยและวางแผนการรักษาให้มีความถูกต้อง แม่นยำยิ่งขึ้น หากแต่ด้วยปริมาณผู้ป่วยที่เพิ่มขึ้น และระบบการเข้าพักในโรงพยาบาล (admission) ทำให้ไม่สามารถบริการผู้ป่วยได้อย่างรวดเร็ว ในบางครั้งผู้ป่วยที่ได้รับนัดแล้วไม่สามารถเข้าตรวจได้เนื่องจากทางโรงพยาบาลไม่มีเตียงว่างสำหรับผู้ป่วย จำเป็นต้องเลื่อนการตรวจออกไปอีก ทำให้เกิดความล่าช้าและนำไปสู่ความไม่พึงพอใจแก่ผู้ป่วย ดังนั้นแนวทางในการให้บริการด้านรังสีวิทยาหลอดเลือดในประเทศไทยจึงต้องมองมุมใหม่ผ่านการศึกษาความเป็นไปได้ของการตรวจวินิจฉัยแก่ผู้ป่วยในระบบผู้ป่วยนอก (outpatient angiogram) เพื่อรองรับผู้ป่วยที่มารอรับการรักษาและเพื่อเป็นการเพิ่มประสิทธิภาพเชิงระบบในการบริการแก่ผู้ป่วยอย่างรวดเร็ว และมีคุณภาพทางการแพทย์ ดังเช่นโรงพยาบาลในระดับสากล โดยมุ่งเน้นการเสริมสร้างศักยภาพของระบบการทำงานเพื่อรองรับผู้ป่วยทั่วไป
วัตถุประสงค์ของการตรวจแบบผู้ป่วยนอก
- เพื่อจัดให้มีการบริการการตรวจสวนหลอดเลือดสำหรับผู้ป่วย เพื่อให้ได้รับการบริการที่มีคุณภาพและสะดวกรวดเร็วขึ้น
- ขยายการบริการทางรังสีหลอดเลือดสมองให้กับผู้ป่วยนอก
- เป็นการใช้ทรัพยากรให้เกิดประโยชน์สูงสุด
- ลดอัตราการเลื่อนนัดอันเนื่องมาจากการไม่มีเตียง admit
- ผู้ป่วยมีความพึงพอใจในการบริการเพิ่มขึ้น
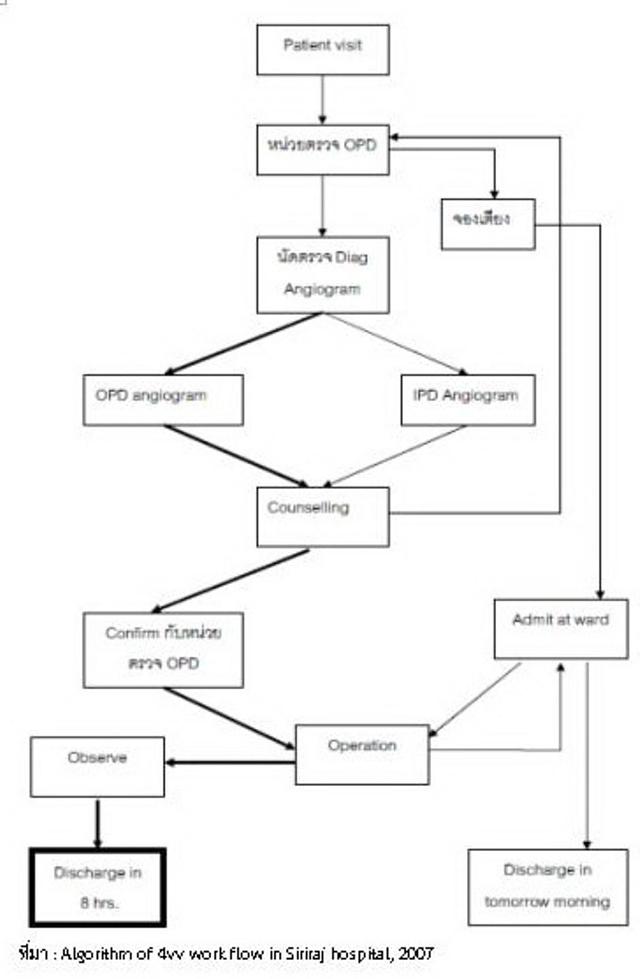
แนวทางการดำเนินการ
1. ผู้ประสานงานให้ข้อมูลเกี่ยวกับตรวจวินิจฉัยแบบผู้ป่วยนอกแก่ผู้ป่วยหรือญาติที่ได้รับการตัดสินใจให้เข้ารับการตรวจวินิจฉัยระบบหลอดเลือด
2. หากผู้ป่วยมีความประสงค์จะเข้ารับการตรวจวินิจฉัยระบบหลอดเลือดแบบผู้ป่วยนอก ซึ่งเปิดให้บริการในเวลาราชการ ผู้ประสานงานจะทำการนัดเวลาในการตรวจ แนะนำการติดต่อกับระบบผู้ป่วยนอก (OPD registration) และติดต่อกับส่วนงานต่างๆ ที่เกี่ยวข้อง
1) การทำหัตถการทางรังสีจะให้การบริการโดยใช้ห้องห้องตรวจทางรังสีหลอดเลือดระบบประสาท (bi-plane digital subtraction angiography)
3. การทำหัตถการจะกระทำโดยทีมรังสีแพทย์ และบุคลากรของหน่วยรังสีวิทยาหลอดเลือด
4. ผู้ประสานงานจะประสานกับแพทย์เจ้าของไข้ การส่งต่อผู้ป่วยโรคหลอดเลือดไปพักฟื้นเพื่อสังเกตอาการ 4-6 ชม. หลังจากครบตามเวลา รังสีแพทย์จะเป็นผู้ประเมินเพื่ออนุญาตให้ผู้ป่วยกลับบ้านได้
ผู้ป่วยกลุ่มเป้าหมาย
- ผู้ป่วยโรคหลอดเลือดสมอง แบบ elective cases
เกณฑ์ในการคัดเลือก (Inclusion Criteria)
- ผู้ป่วยไม่อยู่ในภาวะวิกฤติ
- ผู้ป่วยไม่มีโรคแทรกซ้อนหรือสาเหตุอันใดที่จำเป็นต้องรับไว้รักษาในโรงพยาบาล
- ผู้ป่วยต้องได้รับความยินยอมจากแพทย์เจ้าของไข้
- ผู้ป่วยต้องไม่มีข้อบ่งชี้ในการดมยาสลบเพื่อการตรวจ angiogram
- ผู้ป่วยสามารถมา F/U หรือติดตามการรักษาได้ทางโทรศัพท์
การสนับสนุนจากโรงพยาบาล
- ระบบการประสานงาน outpatient registration
- ระบบการตรวจทางห้องปฏิบัติการ (blood laboratory)
- ระบบการเคลื่อนย้ายผู้ป่วย
- ระบบการเฝ้าสังเกตอาการ
- ระบบการจัดเก็บค่ารักษาพยาบาล
การเตรียมตัวเพื่อการตรวจรังสีหลอดเลือด
สำหรับผู้ป่วยจะต้องเตรียมตัวก่อนการตรวจดังนี้
- ผู้ป่วยควรถามแพทย์ถึงวัตถุประสงค์ของการตรวจว่าคืออะไร ใช้เวลาในการตรวจนานแค่ไหน และในระหว่างการตรวจผู้ป่วยจะพบ หรือเจอกับกระบวนการตรวจอย่างไรบ้าง
- ผู้ป่วยต้องบอกต่อแพทย์และพยาบาลเกี่ยวกับประวัติการแพ้ต่างๆ ถ้ามี ถ้าเคยทำการตรวจหลอดเลือดมาก่อน ลองเล่าสิ่งที่เคยพบหรือผลข้างเคียงที่เคยเป็นด้วย
- ผู้ป่วยลงลายมือชื่อในใบยินยอมรับการตรวจ เมื่อได้รับการให้ข้อมูลถึงความเป็นไปได้ของภาวะแทรกซ้อนและผลข้างเคียงที่อาจจะได้รับ
- ผู้ป่วยต้องทำความสะอาดเล็บ ซึ่งจะทำให้พยาบาลสามารถที่จะวัดปริมาณออกซิเจนในโลหิตโดยมีสายหนีบมาหนีบที่นิ้วมือระหว่างการตรวจได้
- ผู้ป่วยควรถอดเครื่องประดับเก็บไว้ก่อนมาตรวจ
- งดน้ำและอาหาร หลัง 20.00 น.ของคืนวันก่อนตรวจหลอดเลือด (ยกเว้นยาที่ต้องรับประทานเป็นประจำ)
- ทำตามคำสั่งก่อนการตรวจที่ได้รับ และอย่าลืมที่จะมาถึงห้องตรวจตรงต่อเวลา
- หาคนมาเป็นเพื่อน ผู้ป่วยต้องมีเพื่อนในการเดินทางกลับเนื่องจากผู้ป่วยอาจเวียนศีรษะได้
- พักผ่อนอย่างเต็มที่ทั้งคืน อย่านำงานมาทำ งานต่างๆ สามารถทำหลังจากกลับบ้านแล้ว
ข้อควรระวัง
- ถ้าผู้ป่วยมีประวัติแพ้ต่อสารไอโอดีน อาหารทะเล หรือสารทึบรังสี จะต้องยืนยันให้แพทย์และเจ้าหน้าที่ของห้องตรวจรังสีหลอดเลือดทราบ
- ถ้าผู้ป่วยมีคำถามหรือข้อวิตกกังวลใดๆ โปรดติดต่อแพทย์หรือผู้เชื่ยวชาญทางด้านวิทยาศาสตร์การแพทย์ก่อนที่จะเริ่มทำกิจกรรมต่างๆ ที่เกี่ยวข้องกับสุขภาพหรือการลดน้ำหนัก
จากการนำร่องโครงการ outpatient angiogram ณ หน่วยรังสีวิทยาหลอดเลือด สาขาวิชารังสีวินิจฉัย ภาควิชารังสีวิทยา คณะแพทยศาสตร์ศิริราชพยาบาล มหาวิทยาลัยมหิดล ซึ่งเป็นโรงเรียนแพทย์ ตั้งแต่ปี 2007 ถึงปี 2010 พบว่ามีผู้ป่วยรับการตรวจทางรังสีวิทยาหลอดเลือดสมองเพิ่มขึ้น หากแต่ผู้ป่วยที่ยินยอมเข้าร่วมโครงการมีจำนวนน้อยมาก คิดเป็น 1.58% เท่านั้น
|
||||||||||||||||||||||||||||||
จากผลของโครงการนำร่องนั้นผู้ป่วยไม่เลือกเข้าร่วมโครงการแม้รังสีแพทย์จะเป็นผู้ให้คำปรึกษาและแนะนำผู้ป่วยแล้ว ซึ่งอาจพิจารณาเหตุผลได้จากประเด็นการรับรู้ความเสี่ยง21 (Perceived risk) ในการมารับบริการผู้ป่วยรย่อมต้องสืบหาข้อมูลต่างๆเพื่อปกป้องความเสี่ยงที่จะเกิดขึ้นกับตนเองในการมารับบริการนั้น ซึ่งในทางจิตวิทยาสพิจารณาความเสี่ยงออกได้เป็น 6 ด้านได้แก่
1) ความเสี่ยงเชิงหน้าที่ (functional risk) เป็นความเสี่ยงที่เกิดขึ้นในกระบวนการให้บริการ คือความเชื่อถือว่ารังสีแพทย์และทีมงานสามารถให้บริการตามหน้าที่ถูกต้องตามขั้นตอนพียงใด
2) ความเสี่ยงทางกายภาพ (physical risk) เป็นความเสี่ยงที่ผู้ป่วยรับรู้ได้ด้วยตนเอง เช่น สถานที่ ความทันสมัยของเครื่องมือ อุปกรณ์ต่างๆ
3) ความเสี่ยงทางการเงิน (financial risk) เป็นความเสี่ยงต่อการจ่ายที่ไม่ได้คาดคิด เช่น รายจ่ายหากเกิดภาวะแทรกซ้อน หรือจำเป็นต้องเข้าพักในโรงพยาบาล ซึ่งผู้ป่วยไม่ได้วางแผนการจ่ายเช่นนั้นล่วงหน้า
4) ความเสี่ยงทางสังคม (social risk) เป็นความเสี่ยงที่เกิดจากการเลือกรับบริการจากโรงพยาบาลซึ่งมีภาพลักษณ์ที่ดีซึ่งมีความเสี่ยงน้อยกว่าโรงพยาบาลที่มีภาพลักษณ์ด้อยกว่า
5) ความเสี่ยงเชิงจิตวิทยา (psychological risk) เป็นความเสี่ยงที่ผู้ป่วยเลือกที่จะเชื่อใจ และคาดหวังความพึงพอใจจากการได้รับการตรวจวินิจฉัย
6) ความเสี่ยงด้านเวลา (time risk) เป็นความเสี่ยงต่อการสูญเสียเวลาเนื่องจากการไปรับบริการนั้นๆ ว่ามีความคุ้มค่ากับเวลาที่เสียไปหรือไม่ ได้ผลการตรวจตามที่ต้องการหรือไม่
จากปัจจัยด้านการรับรู้ความเสี่ยงทั้ง 6 ด้านจะเห็นได้ว่าผู้ป่วยสามารถเชื่อมั่นได้ถึงการจัดการความเสี่ยงด้านหน้าที่ ด้านกายภาพ สังคม จิตวิทยาและเวลา ในขณะที่ความเสี่ยงทางการเงินในการจ่ายที่ไม่ได้คาดไว้ล่วงหน้าเป็นประเด็นสำคัญ เนื่องจากภาวะแทรกซ้อนทางรังสีเป็นสิ่งที่อาจเกิดขึ้นได้ ดังนั้นผู้ป่วยจึงยังคงรับรู้ความเสี่ยงนี้ และทำให้ตัดสินใจไม่เลือกการเข้าร่วมโครงการ เนื่องจากหากเข้าพักในโรงพยาบาลตามระบบปกติ เมื่อเกิดภาวะแทรกซ้อนก็จะได้รับการดูแลรักษาได้อย่างทันท่วงที และค่าใช้จ่ายต่างๆ จะทราบล่วงหน้า ทำให้การเตรียมตัวมีความพร้อมและผู้ป่วยไม่ได้รู้สึกเสี่ยง ซึ่งเมื่อพิจารณาบริบทนี้จะพบว่าสำหรับการตรวจนี้ในต่างประเทศมีความสำเร็จนั้นเหตุผลหนึ่งคือค่าห้องในโรงพยาบาลนั้นมีราคาสูง หากผู้ป่วยพักค้างในโรงพยาบาลจะมีค่าใช้จ่ายที่สูง ดังนั้นโรงพยาบาลในต่างประเทศจึงได้มีแนวทางจัดการต่อความเสี่ยงที่มีเพื่อให้ผู้ป่วยมีการรับรู้ถึงการให้ความสำคัญกับประเด็นความเสี่ยงต่างๆ และมุ่งเน้นการให้ข้อมูลแก่ผู้ป่วยที่แตกต่างกัน โดยอาจจำแนกผู้ป่วยออกเป็น 2 กลุ่มตามความแตกต่างของการรับรู้ความเสี่ยง (the perception of risk varies) โดยแบ่งออกเป็น
- ผู้รับรู้ความเสี่ยงสูง (high risk perceivers) เป็นผู้ป่วยที่มีตัวเลือกไม่มากนักในการรับการตรวจ ผู้ป่วยจำเป็นที่จะต้องเลือกรับการตรวจโดยเร็ว ซึ่งทำให้มีความเสี่ยงสูง
- ผู้รับรู้ความเสี่ยงต่ำ (low risk perceivers) เป็นผู้ป่วยที่มีทางเลือกในการรับการตรวจที่มาก มีเวลาในการตัดสินใจเลือกที่นาน จะเกิดความเสี่ยงได้น้อยกว่า
ผู้ป่วยที่เป็นผู้รับรู้ความเสี่ยงต่ำจะเป็นกลุ่มหลักที่ปฏิเสธการเข้าร่วมโครงการ รังสีแพทย์ผู้ให้คำปรึกษาแม้จะได้ให้ข้อมูลของหัตถการ ความเสี่ยง และโอกาสเกิดภาวะแทรกซ้อนอย่างละเอียดแล้วก็ตามจะต้องพิจารณาการรับรู้ความเสี่ยง (Measurement of perceived risk) ของผู้ป่วยเพื่อทราบถึงความเสี่ยงที่ผู้ป่วยยังวิตกกังวล และนำไปสู่การจัดการผู้ป่วย (case management) เป็นรายๆ ไป
การแก้ไขความเสี่ยงที่ผู้ป่วยรับรู้นี้สามารถกระทำได้โดยผ่านการควบคุมคุณภาพการให้บริการและนำเสนอข้อมูลแก่ผู้ป่วย ซึ่งควรจะนำเสนอให้ตรงกับแนวทางที่ผู้ป่วยได้ดำเนินการเพื่อป้องกันความเสี่ยงของตนเอง โดยทั่วไปผู้ป่วยมีแนวทางในการป้องกันความเสี่ยงในการรับบริการ ได้แก่
- การมองหาข้อมูล (information seeking) เป็นการแสวงหาข้อมูลข่าวสารต่างๆ ที่จะช่วยนำมาร่วมตัดสินใจรับการตรวจ ทั้งจากแหล่งข้อมูลข่าวสาร สื่อและกลุ่มอ้างอิงต่างๆ
- ความภักดีต่อตราสินค้า (brand loyalty) เป็นการเลือกใช้บริการทางการแพทย์จากโรงพยาบาลเดิมทุกครั้ง เพื่อรักษาความเสี่ยงให้คงที่
- ภาพลักษณ์หลักของตราสินค้า (major brand image) เป็นการเลือกรับบริการโดยพิจารณาจากภาพลักษณ์ของโรงพยาบาลว่ามีจุดเด่นในด้านนั้นๆ มีความน่าเชื่อถือเพียงพอในสาขาที่จะมารับการตรวจรักษา
- ภาพลักษณ์ของหน่วยงาน (store image) เป็นการเลือกรับตรวจโดยพิจารณาจากลักษณะทางกายภาพของพื้นที่ บรรยากาศ การตกแต่งต่าง โดยเชื่อว่าหน่วยงานที่มีบรรยากาศที่ดีจะให้การบริการที่มีคุณภาพ และความเสี่ยงที่จะได้รับจะน้อยที่สุด
- การตัดสินในเลือกสิ่งที่แพงที่สุด (most expensive model) เป็นรูปแบบการตัดสินใจเลือกรับบริการโดยมีความเชื่อที่ว่าสิ่งที่แพงที่สุดย่อมดีที่สุด
- การให้การประกัน (re-assurance) เป็นการพิจารณาการให้การประกันคุณภาพของหน่วยงานนั้นหากเกิดความผิดพลาดขึ้นในการรับบริการ เช่น การนำเสนออัตราภาวะแทรกซ้อนและแนวทางการรักษา นโยบายการช่วยเหลือทางการเงินแก่ผู้ป่วยหากเกิดภาวะแทรกซ้อนจากหัตถการ
สรุป
การตรวจรังสีวิทยาหลอดเลือดแบบผู้ป่วยนอกนั้นในบริบทของสังคมไทยนั้นมีความเป็นไปได้ไม่มากนัก เนื่องจากผู้ป่วยยังรับรู้ความเสี่ยง และกระบวนการในการป้องกันความเสี่ยงของผู้ป่วยยังไม่หลากหลาย ความเชื่อมั่นต่อคุณภาพการบริการทางการแพทย์ในโรงพยาบาลขนาดใหญ่ดังเช่นโรงเรียนแพทย์ ก็ยังไม่สามารถสร้างความเชื่อมั่นแก่ผู้ป่วยได้โดยเฉพาะผู้ป่วยที่มีทางเลือกสูง นั้นคือเป็นผู้ป่วยกลุ่มที่เป็นผู้รับรู้ความเสียงต่ำ ดังนั้นการตรวจรังสีวิทยาหลอดเลือดแบบผู้ป่วยนอกจึงเป็นเพียงทางเลือกหนึ่งที่มีไว้สำหรับผู้ป่วยที่เป็นผู้รับรู้ความเสี่ยงสูง การแก้ไขความเสี่ยงทางจิตวิทยาเหล่านี้เป็นแนวทางสำคัญสำหรับการจัดการความเสี่ยงที่โรงพยาบาลทุกแห่งจะต้องคำนึกถึงเพื่อคุณภาพการบริการโดยภาพรวมอยู่แล้ว
เอกสารอ้างอิง
- Gishel New, Gary S. Roubin and Sriram S. Iyer et al. Outpatient carotid artery stenting: A case report. J. Endovasasc Surg, 1999 ;6 :316-318
- Preparing for an Angiogram. Augusta Health Care,2006 http://www.augustamed.com/amcangio.shtml
- Patient Information for Outpatient Neuroradiology Angiograms . University of Rochester Medical Center http://www.urmc.rochester.edu/smd/Rad/ptangio.htm
- Pre-operative Inpatient Hospital Day. Tufts Health Plan :2005
- Penn State Milton S. Hershey Medical Center ,2006 http://www.hmc.psu.edu/healthinfo/a/angiogram.htm
- The Ohio State University Medical Center,2006 : www.osu.edu
- Patient Information : Outpatient Angiography at Florida Hospital Orlando , 2004
- Angiogram Instructions. Saint Agnes Medical Center https://www.samc.com/UMAP.asp?ID=130&FolderID=58
- Angiogram Test Overview. http://www.webmd.com/hw/lab_tests/hw201112.asp
- Nolte-Ernsting C, Abel K, Krupski G. et al. Economic evaluation of angiographic interventions including a whole-radiology in- and outpatient care. Universitatsklinikum Hamburg-Eppendorf.Germany,2005
- Slagboom T,Kiemeneij F, Laarman GJ. et al. Outpatient coronary angioplasty:feasible and safe. Catheter Cardiovasc Interv. 2005 ;64(4):421-7
- Abdominal Angiogram. Frankford Hospitals, http://www.frankfordhospitals.org/healthinfo/t_and_p/gastro/TP043.html
- Lee CH, Chow WH, Kwok OH. Et al. Experience with four french catheters for outpatient coronary angiography.International J Angiology,2000 ;9:122-124
- Heng RC and Bell KW. Beginning angiography: a step-by-step guide. Australasian radiology,2002; 46 : 121-128
- Young N, Chi KK, Ajaka J. et al. Complications with outpatient angiography and interventional procedures.cardiocasc intervent radiol,2002 ;25 :123-126
- Fitzgerald J., Andrew H., Conway B. et al. Outpatient angiography : a prospective study of 3 french catheters in unselected patients. The british J radiology,1998 ;71 :484-486
- cerebral angiogram. Thomas Jefferson University Hospital.
- Angiography. National Neuroscience Institute at Tan Tock Seng Hospital :Singapore http://www.nni.com.sg/MedicalSpecialtiesandServices/Neuroradiology/
- Dara K. Lee. Cardiac Catheterization Laboratory Standards: ACC/SCA&I Clinical Clinical Expert Consensus Document Summary.MD Consult Cardiology Guideline Summaries ,2001 .Vol 1
- Hartnell GG, Gates J, Underhill J. et al. Is outpatient diagnostic arteriogrpahy in high risk patients a safe procedure?
- เอนก สุวรรณบัณฑิตและภาสกร อดุลพัฒนกิจ.จิตวิทยาบริการ. สำนักพิมพ์อดุลพัฒนกิจ. พิมพ์ครั้ง 4 , กรุงเทพฯ, 2554 หน้า 79-81
ความเห็น (0)
ไม่มีความเห็น